Раиса Кантемирова - Фармакотерапия в гериатрической практике. Руководство для врачей
- Название:Фармакотерапия в гериатрической практике. Руководство для врачей
- Автор:
- Жанр:
- Издательство:ЛитагентСпецЛитd5a9e1b1-0065-11e5-a17c-0025905a0812
- Год:2009
- Город:Санкт-Петербург
- ISBN:978-5-299-00388-8
- Рейтинг:
- Избранное:Добавить в избранное
-
Отзывы:
-
Ваша оценка:
Раиса Кантемирова - Фармакотерапия в гериатрической практике. Руководство для врачей краткое содержание
В руководстве изложены особенности медикаментозной терапии у лиц пожилого и старческого возраста, как один из существенных методов воздействия на организм больного человека, рациональная тактика у пациентов пожилого и старческого возраста, позволяющая обеспечить наибольшую эффективность при минимальном риске осложнений. Рассмотрены принципы дозирования лекарственных средств в гериатрии, особенности взаимодействия препаратов, пути повышения устойчивости организма пожилых людей к нежелательному воздействию медикаментов. Разработанные авторами методологические подходы по фармакотерапии являются актуальными и безусловно вызовут интерес у врачей всех специальностей.
Руководство рассчитано на широкий круг практикующих врачей, терапевтов, кардиологов, геронтологов, студентов медицинских вузов.
Фармакотерапия в гериатрической практике. Руководство для врачей - читать онлайн бесплатно ознакомительный отрывок
Интервал:
Закладка:
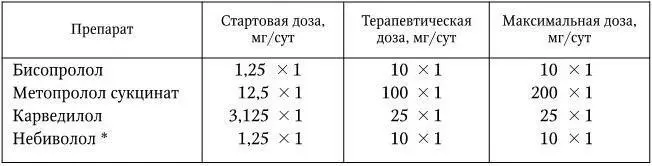
*У больных старше 70 лет.
Лечение БАБ при ХСН должно начинаться осторожно, начиная с 1/8 терапевтической дозы, которая показана в табл. 7 как стартовая. Дозы увеличиваются медленно (не чаще 1 раза в 2 нед., а при сомнительной переносимости и чрезмерном снижении АД – 1 раз в месяц) до достижения оптимальной, указанной как терапевтическая. Как и в случае с ИАПФ, необходимо помнить, что у каждого больного – своя оптимальная дозировка БАБ.
В первые 2 нед. лечения БАБ возможно снижение сердечного выброса и обострение симптомов ХСН, что требует тщательного контроля.
В этих случаях рекомендуется :
– некоторое увеличение дозы диуретиков;
– увеличение (если возможно) дозы ИАПФ;
– применение положительных инотропных препаратов (малых доз сердечных гликозидов или сенситизаторов кальция – левосимендана);
– более медленное титрование дозы БАБ.
В случаях обострения ХСН на фоне длительного приема БАБ следует попытаться оптимизировать другую терапию (диуретики, ИАПФ, сердечные гликозиды), снизить дозу БАБ. Отмена БАБ может приводить к ухудшению течения ХСН, поэтому должна производиться лишь при невозможности продолжить лечение по принципам, указанным выше. После стабилизации состояния, лечение БАБ должно быть возобновлено, начиная с меньших доз.
Противопоказания к назначению β-адреноблокаторов при ХСН:
– бронхиальная астма и тяжелая патология бронхов;
– симптомная брадикардия (< 50 уд/мин);
– симптомная гипотония (< 85 мм рт. ст.);
– блокады (атриовентрикулярные) II и более степени;
– тяжелый облитерирующий эндартериит.
Наличие хронического бронхита, осложняющего течение ХСН, не является абсолютным противопоказанием к назначению БАБ. Во всех случаях необходимо сделать попытку к их назначению, начиная с малых доз и придерживаясь медленного титрования. Лишь при обострении симптомов бронхообструкции на фоне лечения БАБ от их применения придется отказаться. Средством выбора в такой ситуации является использование высокоселективного β 1-адреноблокатора бисопролола (степень доказательности С).
При сочетании ХСН и СД 2 типа назначение БАБ абсолютно показано. Все положительные свойства препаратов этого класса полностью сохраняются. Препаратом выбора в таких ситуациях является карведилол, который в отличие от всех других БАБ даже улучшает чувствительность периферических тканей к инсулину (степень доказательности А).
В настоящее время при непереносимости БАБ у больных ИБС рекомендуется применение препаратов, изолированно снижающих ЧСС, или блокаторов If-каналов (ивабрадин). Концепция изолированного снижения ЧСС для лечения ХСН представляется крайне перспективной, и ивабрадин изучается в качестве препарата потенциально способного улучшить прогноз больных с дисфункцией ЛЖ и ХСН.
Правила безопасного лечения БАБ больных ХСН, позволяющие максимально уменьшить риск осложнений:
1. Пациенты должны находиться на терапии ИАПФ (при отсутствии противопоказаний) или на лечении АРА (первый выбор – кандесартан).
2. Пациенты должны находиться в относительно стабильном состоянии без внутривенной инотропной поддержки, без признаков выраженных застойных явлений на подобранных дозах диуретиков.
3. Лечение следует начинать с небольших доз (см. табл. 7) с последующим медленным повышением до целевых терапевтических дозировок, применявшихся в крупномасштабных исследованиях. При условии хорошей переносимости терапии β-адреноблокатором доза препарата удваивается не чаще, чем 1 раз в 2 нед. Большинство пациентов, получающих БАБ, могут начинать лечение и наблюдаться в амбулаторных условиях.
4. В начале терапии и в процессе титрования могут развиться преходящие нарушения: гипотония, брадикардия и/или ухудшение СН, что требует своевременного их выявления и устранения. С этой целью целесообразно придерживаться следующей тактики:
– контроль за симптомами СН, признаками застоя жидкости, уровнем АД, ЧСС;
– при нарастании симптомов СН в первую очередь следует увеличивать дозу диуретиков и ИАПФ;
– при неэффективности этой меры – временное снижение дозы β-адреноблокатора. После стабилизации состояния терапия БАБ возобновляется, вновь начиная со стартовой дозы;
– при возникновении брадикардии следует уменьшить дозу или прекратить прием препаратов, урежающих ЧСС; при необходимости возможны временное снижение дозы БАБ либо их полная отмена в случае крайней необходимости;
– по достижении стабильного состояния всегда старайтесь возобновить лечение и/или продолжить титрование дозы β-адреноблокаторов.
5. Если при декомпенсации СН пациент нуждается в инотропной поддержке, то средством выбора следует считать сенситизаторы кальция (левосимендан), поскольку их гемодинамические эффекты не зависят от степени блокады β-адренорецепторов. Следующие категории больных с ХСН при лечении БАБ нуждаются в особом наблюдении у специалиста-кардиолога:
– тяжелая ХСН (III – IV ФК);
– с неизвестной этиологией;
– наличие относительных противопоказаний: брадикардия, низкое АД, плохая переносимость низких доз β-адреноблокаторов, сопутствующий обструктивный бронхит;
– сведения об отмене β-адреноблокаторов в прошлом из-за побочных реакций или обострения симптоматики ХСН.
С середины 1960-х гг. спиронолактон в дозах 100 – 300 мг/сут успешно применяется в комплексной диуретической терапии тяжелой ХСН как калийсберегающий диуретик. Показанием к такому использованию препарата является наличие декомпенсированной ХСН, гипергидратации и необходимости лечения активными диуретиками. Именно в качестве надежного партнера тиазидных и петлевых диуретиков следует рассматривать назначение спиронолактона. В период достижения компенсации (особенно у пациентов с ХСН III – IV ФК) применение спиронолактона абсолютно необходимо и можно не бояться сочетания его высоких доз с ИАПФ или АРА, если параллельно правильно используются активные диуретики и достигается положительный диурез. Однако после достижения состояния компенсации применение высоких доз спиронолактона прекращается и рассматривается вопрос о длительном назначении невысоких доз препарата в качестве дополнительного нейрогормонального модулятора.
Сложный период в «жизни» спиронолактона наступил после появления в практике ИАПФ, которые в начальном периоде лечения снижают синтез альдостерона в организме. Поэтому появились рекомендации о нежелательном сочетании ИАПФ и альдактона при лечении ХСН, так как это могло быть чревато развитием гиперкалиемии и ухудшением функции почек. Однако сегодня эта комбинация реабилитирована и не рекомендуется лишь сочетание больших доз спиронолактона и высоких доз ИАПФ при длительном лечении ХСН. Для достижения состояния компенсации при обострении ХСН и гипергидратации такая комбинация показана, но требует тщательного контроля уровня калия и креатинина.
Читать дальшеИнтервал:
Закладка: