Коллектив авторов - Внутренние болезни в амбулаторной практике
- Название:Внутренние болезни в амбулаторной практике
- Автор:
- Жанр:
- Издательство:Литагент СпецЛит
- Год:неизвестен
- ISBN:978-5-299-00555-4
- Рейтинг:
- Избранное:Добавить в избранное
-
Отзывы:
-
Ваша оценка:
Коллектив авторов - Внутренние болезни в амбулаторной практике краткое содержание
Книга рассчитана на самостоятельно работающих фельдшеров, акушерок, а также на учащихся медучилищ.
Внутренние болезни в амбулаторной практике - читать онлайн бесплатно ознакомительный отрывок
Интервал:
Закладка:
При правильном выполнении ритмические надавливания на грудину (50 – 60 раз/мин) позволяют в течение 1 – 2 ч поддерживать удовлетворительное кровообращение во внутренних органах и ЦНС, у больного появляется пульс на лучевой артерии, розовеет лицо, сужаются расширенные до того зрачки. При массаже сердца не следует прилагать чрезмерных усилий, чтобы не сломать ребра. Лучше, если реанимацией занимаются двое – один выполняет массаж сердца, другой – искусственное дыхание. Но иногда приходится одновременно делать и искусственное дыхание, и массаж сердца (одной правой рукой): при этом на 4 нажатия грудины нужно делать один искусственный «вдох». Нередко уже с первых минут реанимации удается восстановить дыхательную и сердечную деятельность. При неудаче следует через 3 – 5 мин реанимации ввести 0,5 – 1,0 мл 0,1 % раствора адреналина внутрисердечно и 2 – 4 мл кордиамина, 30 – 60 мг преднизолона и 15 000 – 30 000 ЕД гепарина в/в. Однако при введении медикаментов нельзя ни на минуту прерывать искусственное дыхание и массаж сердца. Нередко сердечная и дыхательная функции восстанавливаются через 20 – 40 мин после начала реанимации. Если в течение 2 ч реанимации не удалось вывести больного из состояния клинической смерти, необходимо прекратить реанимацию в связи с наступившей биологической смертью.
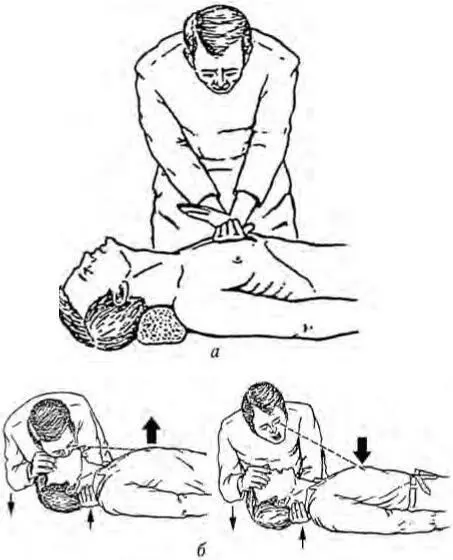
Рис. 5 . Кардиореанимация:
а – закрытый массаж сердца; б – искусственное дыхание
После восстановления самостоятельного дыхания и кровообращения начинают основную медикаментозную терапию. При кардиогенном шоке обязательна катетеризация подключичной вены. Весьма эффективны при кардиогенном шоке ГКС: 150 – 300 мг и более гидрокортизона или 60 – 150 мг преднизолона вводятся в/в шприцем, повторными дозами по 30 – 60 мг или капельно (инфузоматом) на 500 мл физиологического раствора или5%глюкозы. Препаратом выбора при ИМ является нитроглицерин (нитросорбит), который вводят в/в капельно после предварительного введения адреналина, допамина и др. Норадреналин, сердечные гликозиды (СГ) при ИМ применяют с большой осторожностью, так как они могут спровоцировать отек легких вследствие стимуляции правого желудочка. При отеке легких очищают полость рта и глотку больного с помощью тампона или электроотсоса; ингаляцию кислорода проводят через маску кислородного аппарата КИ-3М (или аппаратом ИВЛ после интубации трахеи); используют носовые катетеры. При отеке легких применяют противопенную терапию с помощью паров 95 % этилового спирта, из аппарата Боброва или через маску наркозного аппарата, при этом поток кислородно-воздушной смеси постепенно увеличивают с 2 – 3 л/мин до 10 л/мин. Ингаляции 10 % спиртового раствора антифомсилана проводят с помощью аппарата КИ-ЗМ по 10 – 15 мин с перерывами при скорости 10 л/мин. Отвлечение жидкости из сосудов малого круга достигается путем в/в инфузии препаратов плазмы или альбумина (по 100 – 200 мл), под контролем центрального венозного давления – оно не должно превышать 20 см водяного столба. В стационарном лечении ОИМ важное значение имеет введение криоплазмы. Показаны мочегонные средства: лазикс, маннитол, гидрокарбонат натрия (борьба с ацидозом). Введение излишнего количества жидкости, особенно в сочетании с норадреналином, допамином может усугубить картину отека легких. Если у больного возникает психомоторное возбуждение, в/м или медленно в/в вводят галоперидол. Седуксен применять нежелательно, так как он понижает сократительную функцию сердца. Использование эуфиллина показано лишь при наличии сопутствующего бронхоспазма (эуфиллин повышает кислородную задолженность миокарда, усиливает одышку и тахикардию) (рис. 6).
Уже в раннем периоде ИМ врач применяет антикоагулянты, в первую очередь гепарин (фраксипарин), как для обезболивания, так и для борьбы с тромбообразованием в коронарных и других артериях и венах; препарат вводят по 5000 – 10 000 ЕД 3 – 4 раза/сут только в/в (лучше инфузоматом). Назначают АСК по 0,15 г/сут с первого часа острого ИМ и затем в течение 1 мес., что снижает и летальность (на 60 %), и риск повторного ИМ, а также ишемического инсульта. Применяют и тромболитические средства: фибринолизин (по 10 000 – 30 000 ЕД капельно), тканевой активатор плазминогена, стрептокиназу, в т. ч. интракоронарно. В острой фазе ИМ вводят в/в трентал (5 – 10 мл), в дальнейшем назначают непрямые антикоагулянты. Применение этих препаратов, как и амиодарона, позволяет уменьшить площадь поражения миокарда. Также эффективны в этом отношении ингибиторы АПФ: каптоприл, диротон. При желудочковой экстрасистолии врач вводит лидокаин в/в по 1 – 5 мл 2 % раствора, затем капельно пропафенон (ритмонорм).
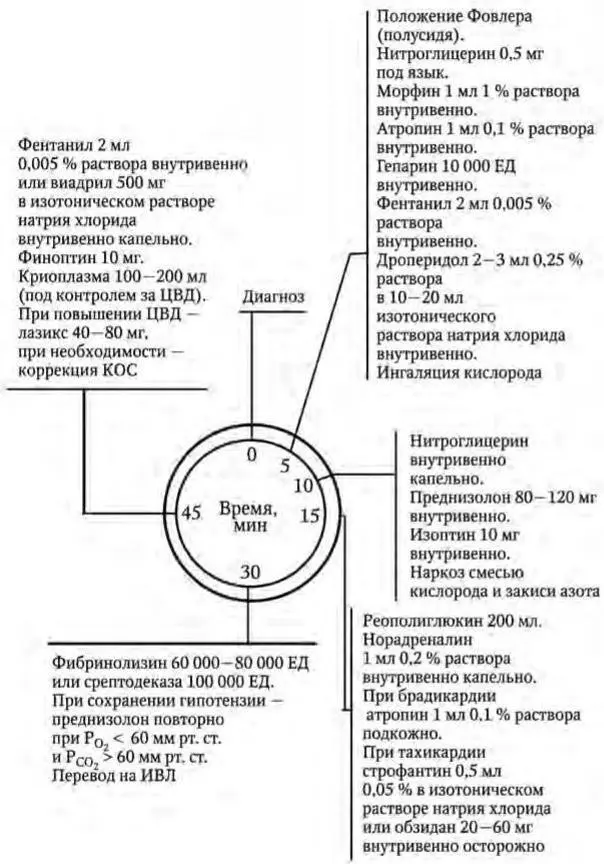
Рис. 6 . Схема лечения неосложненного инфаркта миокарда
При фибрилляции желудочков метод выбора – экстренная дефибрилляция.
Исход ИМ и трудоспособность после него зависят от темпов расширения режима физической активности больных. Тканевая организация ИМ начинается через 4 – 6 сут и заканчивается развитием фиброзного рубца на 20 – 30 сут; репаративные процессы в большинстве случаев заканчиваются через 5 – 6 нед. Режим двигательной активности должен, с одной стороны, предупреждать гипокинезию, с другой – исключить риск избыточной нагрузки на сердце. Рекомендуются следующие сроки пребывания больных ИМ в стационаре: при мелкоочаговом инфаркте без осложнений – 20 – 25 дней, с осложнениями – 25 – 35 дней; при трансмуральном ИМ без осложнений – 40 – 50 дней. При мелкоочаговом ИМ поворот на бок в постели разрешается на 1 – 2-е сут, присаживание – на 5 – 7-й день, ходьба – на 14-й день; при крупноочаговом ИМ: присаживание – на 13 – 17-й день, ходьба – на 22 – 28-й день, но повороты в постели также разрешаются с первых суток. Показаниями к началу ЛФК являются: удовлетворительное состояние больного, отсутствие одышки в покое; прекращение сильных и частых болей в области сердца; нормализация температуры тела, отсутствие отрицательной динамики на ЭКГ. Показатели адекватной реакции сердечно-сосудистой системы на нагрузку: учащение пульса на высоте нагрузки и в первые 3 мин после нее на 20 уд/мин, повышение систолического АД на 20 – 30 мм рт. ст., диастолического АД – на 10 мм рт. ст. Большое значение имеют массаж конечностей, протирание кожи спины камфорным спиртом, дыхательная гимнастика (проводит фельдшер).
После выписки из стационара рекомендуется долечивание в кардиологическом санатории (не менее 3 – 4 мес.). Если больной не направлен в кардиологический санаторий, то в течение 2 – 3 дней после выписки из стационара он адаптируется к домашним нагрузкам, продолжая находиться на III – IV двигательных режимах; разрешаются занятия лечебной гимнастикой по комплексам III – IV режимов, дозированная ходьба по улице. Когда пациент начинает ходить в амбулаторию, ему назначают V (щадяще-тренирующий) поликлинический двигательный режим, затем VI (тренирующий) режим ЛФК (Гасилин В. С., Куликова Н. М., 1971). Нагрузки при дозированной ходьбе в период реабилитации ИМ должны соответствовать индивидуальным возможностям сердечно-сосудистой системы пациента. Широко применяются дозированная ходьба, подъемы по лестнице, домашний велоэргометр и велосипед, прогулки на лыжах, плавание; в дальнейшем – бег трусцой (осторожно). Мышечная работа активирует фибринолиз, что снижает тромбогенность крови.
Читать дальшеИнтервал:
Закладка: