Коллектив авторов - Расширение потребительского выбора в здравоохранении: теория, практика, перспективы
- Название:Расширение потребительского выбора в здравоохранении: теория, практика, перспективы
- Автор:
- Жанр:
- Издательство:Array Литагент «Высшая школа экономики»
- Год:2012
- Город:Москва
- ISBN:978-5-7598-0918-0
- Рейтинг:
- Избранное:Добавить в избранное
-
Отзывы:
-
Ваша оценка:
Коллектив авторов - Расширение потребительского выбора в здравоохранении: теория, практика, перспективы краткое содержание
Для работников сферы здравоохранения и всех интересующихся вопросами его организации и реформирования; может служить в качестве дополнительной учебной литературы по курсам в рамках направлений «Экономика общественного сектора», «Государственное и муниципальное управление», «Социальная политика», «Социология здравоохранения».
Расширение потребительского выбора в здравоохранении: теория, практика, перспективы - читать онлайн бесплатно ознакомительный отрывок
Интервал:
Закладка:
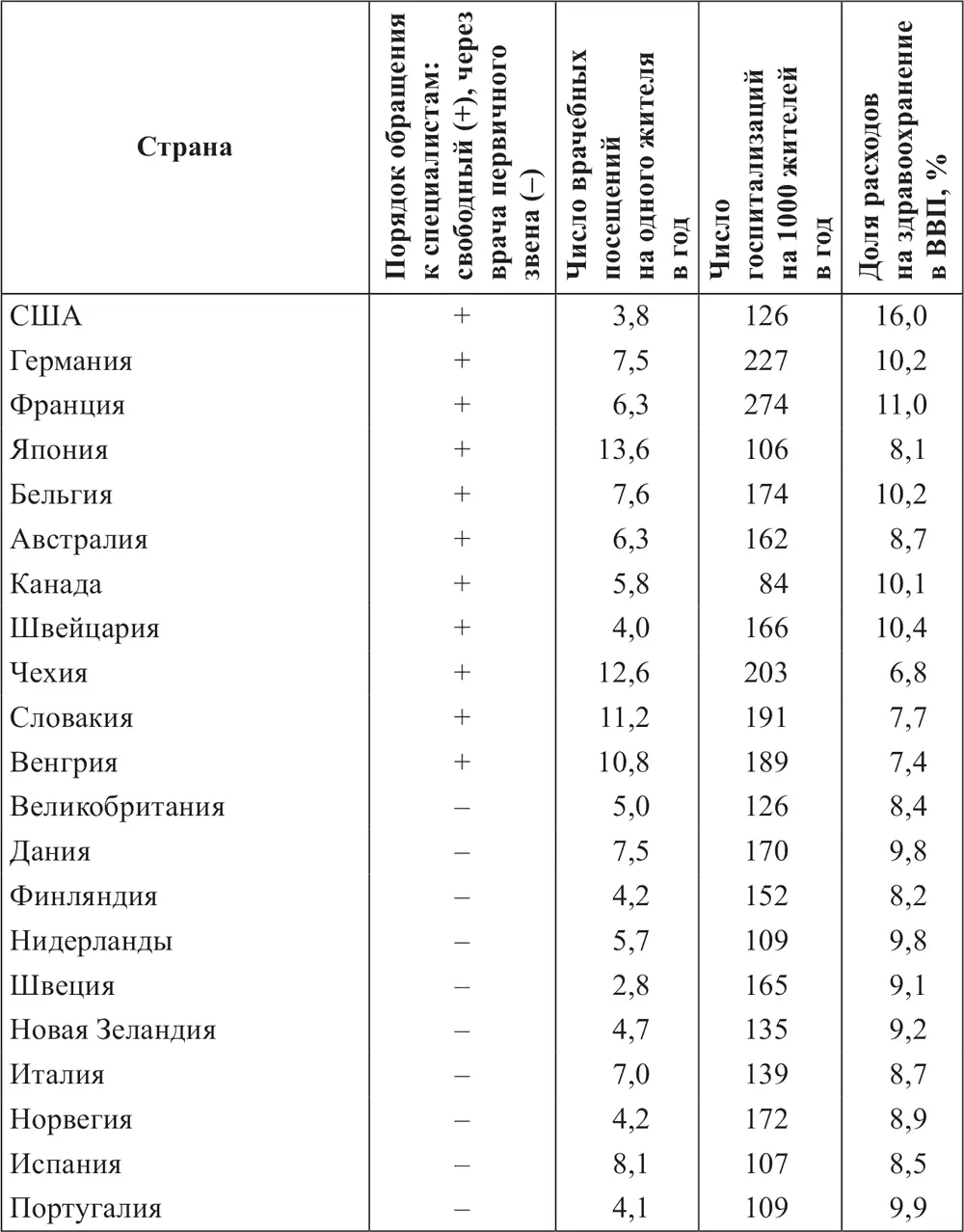
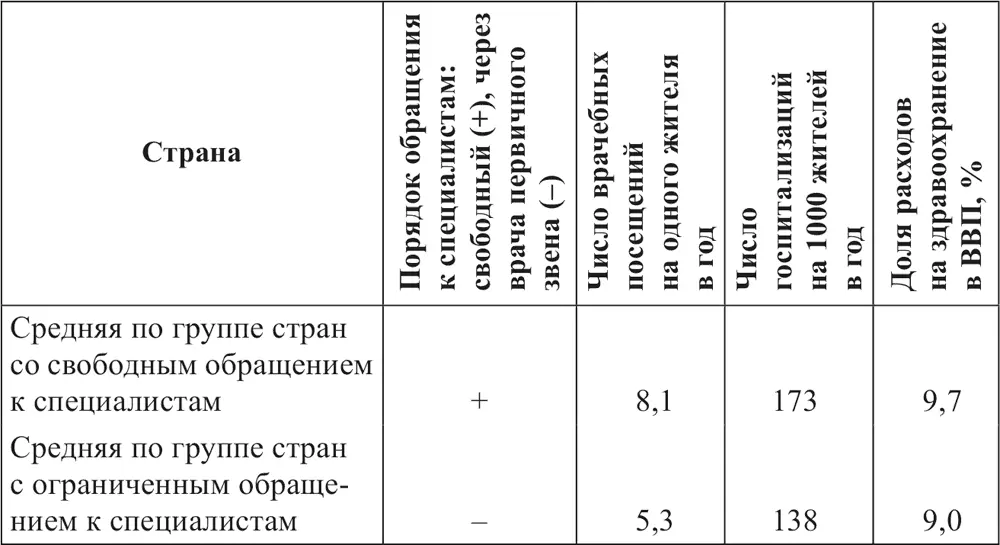
Источники: Данные по порядку направлений: Ettelt et al., 2009, p. 20, 38, 58, 76; Macinko et al., 2003, p. 859, 860; European Observatory of Health Systems. Health Care Systems in Transitions (HITs) по Чехии, Словакии, Венгрии. Данные об объемах медицинской помощи и расходах на здравоохранение: OECD. 2009. P. 91, 97, 163; Health at a Glance. OECD Indicators. 2009.
При этом в странах каждой из групп объемы помощи заметно различаются. В некоторых странах с ограниченным выбором специалистов объемы врачебных посещений оказываются большими, например в Италии, Испании, Дании. В Швеции и Дании уровень госпитализации выше среднего по странам ОЭСР. Напротив: в ряде стран со свободным выбором объемы потребления оказываются меньше среднего, например в США, Канаде, Швейцарии. Эти отклонения могут быть объяснены многими факторами, влияющими на потребление медицинской помощи, например в США серьезным фактором, сдерживающим обращения к специалистам, является высокая цена услуг. При этом уровень ресурсоемкости каждого посещения и каждой госпитализации здесь намного выше, чем в европейских странах.
Если исключить из первой группы постсоветские страны (Чехию, Венгрию, Словакию), в которых исторически сложился относительно высокий объем потребления медицинской помощи, то средний показатель в группе составляет 6,9 посещений и 145 госпитализаций. Разрыв со второй группой все равно существует, хотя и не столь значительный как при объединении западных и постсоветских стран, входящих в ОЭСР.
Обнаруживаются также различия в объемах финансирования здравоохранения между группами стран с разным порядком обращений к специалистам. В группе стран с неограниченным выбором доля расходов на здравоохранение в ВВП составляет 9,7 %, в группе стран с ограниченным выбором – 9 %.
Приведенная оценка не принимает во внимание другие факторы, влияющие на объемы потребления и расходы на здравоохранение. Таких факторов очень много, и их сложно контролировать. Тем не менее с учетом изложенных теоретических соображений полученные оценки дают основания для осторожного вывода о том, что свободный выбор специалиста является фактором роста объемов медицинской помощи и расходов на здравоохранение. И наоборот: системы контроля за доступом к специализированной помощи могут остановить этот процесс и стать фактором сдерживания затрат.
2.2. Опыт расширения потребительского выбора в здравоохранении Великобритании
2.2.1. Стратегия и программа расширения выбора
Стратегия была принята правительством в 2008 г. [Department of Health, 2008a]. Главные цели стратегии были определены следующим образом:
• повысить доступность медицинской помощи за счет снижения сроков ожидания плановой медицинской помощи;
• создать для пациентов дополнительные возможности для реализации права на получение качественной медицинской помощи;
• стимулировать конкуренцию больниц, сделать их более отзывчивыми к ожиданиям пациентов.
Стратегия направлена на решение многих накопившихся проблем, главная из которых – высокая длительность ожидания плановых консультаций специалистов и госпитализаций. Ставится задача расширить возможности получения услуг за пределами места проживания граждан и на этой основе расширить доступность медицинской помощи. Планируется создать рыночное давление на поставщиков медицинских услуг и на его основе усилить стимулы к повышению качества медицинской помощи.
Важно подчеркнуть, что реализация политики расширения выбора совпала по времени с существенным повышением объемов финансирования здравоохранения. Правительство лейбористов в 2006–2009 гг. увеличивало расходы на НСЗ на 10–15 % в год. Дополнительные вливания в отрасль создали питательную среду для расширения потребительского выбора. В этой ситуации можно было пренебречь некоторыми достаточно очевидными издержками, связанными с расширением выбора, – возможностью расширения объемов медицинской помощи, дублированием некоторых услуг (например, для получения второго мнения). Акцент в новой политике делается на задачи повышения доступности медицинской помощи, а традиционные для европейского здравоохранения задачи сдерживания затрат ушли на второй план.
После серии пилотных проектов в разных регионах страны с апреля 2008 г. население получило возможность выбирать больницу для консультации и госпитализации на всей территории Англии (в других частях Великобритании этот порядок не действует). С апреля 2009 г. пациент может выбирать также медицинскую организацию для первичного осмотра и консультации – не только в общей врачебной практике, к которой он ранее прикрепился, но и в любой другой организации [Department of Health, 2008a]. Для реализации этой стратегии действует общенациональная программа «Выбери и запишись на прием» (далее – Программа).
Основанием для получения услуг в выбранной больнице служит направление врача общей практики, ведущего первичный прием, т. е. его функция диспетчера сохраняется, но добавляется новое условие ее реализации: ВОП обязан предложить как минимум четыре больницы для получения консультации специалистов и госпитализации, а также рекомендовать лучшую больницу. Пациент вправе принять эту рекомендацию или сделать самостоятельный выбор на основе имеющихся источников информации. Альтернативы выбора предлагаются также специальной информационной системой, созданной в рамках Программы. Пациент может зайти на соответствующий сайт, сделать заявку на выбор и получить варианты больниц. Но и в этом случае направление ВОПа играет решающую роль: система реагирует на определенный диагноз и назначение врача [Ibid.].
Таким образом, выбор реализуется через традиционную систему направлений, но при возросших требованиях к врачам в отношении предоставления альтернатив оказания медицинской помощи. Складывается новая разновидность системы контроля доступа к специализированной помощи: направление является обязательным, но оно жестко не фиксирует поставщика специализированных услуг, предоставляя пациенту возможности выбирать его из предложенных вариантов.
Добавим к этому, что население имеет право выбора не любого поставщика услуг, а клинически обоснованного – с учетом характера и тяжести заболевания, его соответствия профилю выбранной организации [Ibid.]. Практически это означает, что пациент не может сразу обратиться в узкоспециализированную клинику, не пройдя необходимых предшествующих этапов оказания медицинской помощи.
Программа выбора не распространяется на случаи, требующие оперативного оказания медицинской помощи. Например, при острой боли в груди или онкологическом заболевании ВОП направляет пациентов в больницу без предоставления опций. Такой же порядок действует для родовспоможения и случаев психиатрических заболеваний [Department of Health, 2008b].
Читать дальшеИнтервал:
Закладка:










