Светлана Подымова - Болезни печени
- Название:Болезни печени
- Автор:
- Жанр:
- Издательство:неизвестно
- Год:неизвестен
- ISBN:нет данных
- Рейтинг:
- Избранное:Добавить в избранное
-
Отзывы:
-
Ваша оценка:
Светлана Подымова - Болезни печени краткое содержание
Освещены вопросы этиологии, патогенеза, клиники, диагностики, лечения всех важнейших очаговых и диффузных заболеваний печени. В соответствии с современными достижениями медицины значительно переработаны главы о вирусных гепатитах, аутоиммунных заболеваниях печени, алкогольной болезни, порфириях, амилоидозе печени и беременности, болезнях сосудов печени, введена глава «Неалкогольный стеатогепатит». Рассмотрены также поражения печени при хронических инфекциях, заболеваниях органов кроветворения, кровообращения, нарушениях обмена веществ, при действии лекарств и токсинов; заболевания печени у новорожденных и детей. Большое внимание уделено современной диагностике и индивидуализации терапии.
Для терапевтов, гастроэнтерологов, хирургов, инфекционистов, педиатров, научных работников.
Болезни печени - читать онлайн бесплатно полную версию (весь текст целиком)
Интервал:
Закладка:
При саркоидозе тяжелые поражения печени наблюдаются редко. В отдельных случаях развивается пресинусоидальная портальная гипертензия. При средней тяжести портальной гипертензии ЗПВД в норме, но при значительной давности портальной гипертензии оно может быть повышенным.
Узелковая регенераторная гиперплазия печени – диффузная или очаговая трансформация печеночной паренхимы в узелки, состоящие из пролиферирующих гипертрофированных гепатоцитов, не окруженных фиброзной тканью. Отсутствие фиброза – дифференциальный признак, отличающийся от цирроза.
Причина гиперплазии неясна. Большинство пациентов страдают другими серьезными хроническими заболеваниями – ревматоидным артритом, синдромом Фелти, системными заболеваниями крови (миелопролиферативные злокачественные лимфомы, множественная миелома и другие моноклональные гаммапатии, полицитемия), а также хроническим гломерулонефритом, подострым бактериальным эндокардитом, злокачественными новообразованиями внутренних органов.
Печень незначительно увеличена, нормальной или нерезко уплотненной консистенции, часто с мелкозернистой поверхностью. Заболевание диагностируется при появлении асцита, спленомегалии, кровотечений из варикозно–расширенных вен пищевода и желудка. Функциональные пробы печени не изменены или нерезко повышена активность ЩФ.
Портальная гипертензия носит пресинусоидальный характер – ЗПВД нормально или незначительно повышено, портальное венозное давление резко повышено. Как уже отмечалось, патогенез портальной гипертензии неясен, но предполагают, что важными факторами являются компрессия портальных вен или увеличение селезеночного кровотока.
Фокальная узелковая гиперплазия – редкое заболевание неизвестной этиологии. В недавних исследованиях обнаружена гипоплазия главного ствола воротной вены. Узелки имеют размеры от 0,2 до 8 см, локализуются у ворот печени и могут занимать до 2/3 печени. Выраженность фиброза минимальная, кроме центральной части самих узелков. Они надавливают на нормальную ткань печени и способствуют развитию пресинусоидальной портальной гипертензии. Функциональные пробы печени изменены минимально.
Надпеченочная форма портальной гипертензии связана с блокадой венозного оттока из печени. Этиологическими факторами являются заболевания печеночных вен и венул, нижней полой вены: синдром Бадда–Киари, компрессия или обструкция печеночных вен и веноокклюзионная болезнь печени. Общей клинической особенностью надпеченочной формы является тяжелое клиническое течение: раннее развитие асцита, не поддающегося диуретической терапии и сопровождающегося болями в области печени, значительной гепатомегалией при относительно небольшом увеличении селезенки (см. рис. 21). Причиной этой формы портальной гипертензии могут служить заболевания сердца.
Диагностика
Внутрипеченочная форма портальной гипертензии встречается в 85–90% наблюдений, подпеченочная – в 10–12%, надпеченочная – в 3–4% случаев.
В начальной стадии портальная гипертензия клинически не проявляется или сопровождается неспецифическими симптомами: вздутием живота, наклонностью к диарее, тошнотой. Функциональное состояние печени может оставаться неизмененным даже при резко выраженной портальной гипертензии. Стадия начальной декомпенсации портальной гипертензии сопровождается умеренным варикозным расширением вен нижней трети пищевода. Стадия декомпенсированной, осложненной портальной гипертензии характеризуется резко выраженным варикозным расширением вен нижних 2/3 пищевода, свода и кардиального отдела желудка с возможными пищеводно–желудочными кровотечениями, развитием асцита, портокавальной энцефалопатии.
Визуализация портальных вен осуществляется с помощью ультразвукового исследования, катетеризации пупочной вены, спленопортографии, целиакографии (артериальной портографии), транспеченочной катетеризации портальных вен.
Ультразвуковое исследование представляет самый простой метод диагностики портальной гипертензии, основывающийся на увеличении диаметра воротной вены и недостаточном расширении верхней брыжеечной и селезеночной вен на вдохе. Однако расширение диаметра сосудов было обнаружено менее чем у половины больных с портальной гипертензией, что указывает на ограниченные возможности ультразвукового исследования в выявлении портальной гипертензии на основании расширения диаметра портальных сосудов.
Ультразвуковая допплерография позволяет оценить проходимость печеночных вен и воротной вены. При портальной гипертензии методика помогает определить направление кровотока по воротной вене и наличие портальных шунтов (рис. 22).
Спленопортография дает четкое представление о состоянии спленопортального русла: его проходимости, разветвлении сосудов системы воротной вены и печени, калибре сосудов, наличии или отсутствии рефлюкса контрастного вещества в брыжеечные вены или вены желудка, наличии или отсутствии анастомозов между венами селезенки и диафрагмы (рис. 23). При внутрипеченочном блоке на спленопортограмме видны лишь основные стволы ветвления воротной вены (рис. 24). При внепеченочном блоке спленопортография позволяет выяснить его местоположение и определить пригодность селезеночной вены для наложения спленоренального анастомоза.
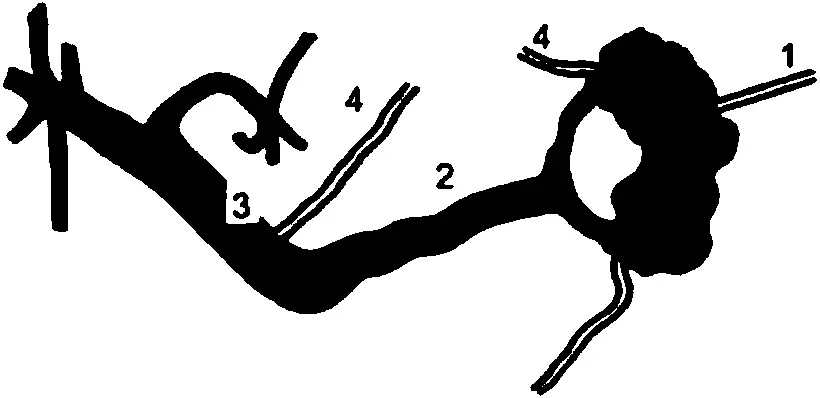
Рис. 23. Спленопортограмма (схематическое изображение).
1 – игла, введенная в селезенку; 2 – селезеночная вена; 3 – воротная вена; 4 – венечная вена желудка.
Однако спленопортография в ряде случаев может осложняться кровотечением из селезенки, а также давать феномен ложного тромбоза воротной вены из–за ускользания контраста через развитые коллатерали. В последнее время спленопортографии предпочитают висцеральную ангиографию.
Значительно большей информативностью обладают селективная гепатовенография и кавография, имеющие решающее значение в распознавании синдрома Бадда–Киари (см. главу 29).
Умбиликальная визуализация – идеальный, но достаточно сложный метод; он осуществляется только в специальных центрах. Метод высокоинформативен в выявлении тромбоза портальной вены и ее ветвей. Для транспеченочной катетеризации портальных вен ригидную иглу вводят в паренхиму печени и нормальные вены визуализируются.
Идентификация варикозно–расширенных вен. Варикозно–расширенные вены пищевода и желудка выявляются при рентгенологическом и эндоскопическом исследованиях. Последнее более предпочтительно, так как результаты рентгенологического исследования часто бывают ошибочными при небольшом варикозе.
Читать дальшеИнтервал:
Закладка: