Владимир Ивашкин - Лечение осложнений цирроза печени
- Название:Лечение осложнений цирроза печени
- Автор:
- Жанр:
- Издательство:«Литтерра»
- Год:2011
- Город:Москва
- ISBN:нет данных
- Рейтинг:
- Избранное:Добавить в избранное
-
Отзывы:
-
Ваша оценка:
Владимир Ивашкин - Лечение осложнений цирроза печени краткое содержание
Издание предназначено для практикующих врачей, студентов высших учебных заведений и слушателей курсов повышения квалификации.
Лечение осложнений цирроза печени - читать онлайн бесплатно полную версию (весь текст целиком)
Интервал:
Закладка:
Эффективность проводимой терапии определяют по обратному развитию симптомов ПЭ.
Асцит
Асцит – патологическое накопление жидкости в брюшной полости, встречается более чем у 50% больных с 10–летней историей заболевания печени и значительно ухудшает прогноз жизни пациентов с циррозом печени. В течение 1 года от момента появления асцита выживает от 45 до 82% больных, в течение 5 лет – менее 50%.
Клиническая картина
Клиническая картина асцита может развиваться постепенно в течение нескольких месяцев или появиться внезапно. Чаще всего увеличение в размерах живота служит первым симптомом, который заставляет пациента с асцитом обратиться к врачу. Иногда появляется одышка, что связано с подъемом диафрагмы при выраженном скоплении жидкости в брюшной полости.
При осмотре пациента можно обнаружить симптомы, характерные для заболеваний печени: «печеночные знаки», желтуху, энцефалопатию, гинекомастию, венозные коллатерали на передней брюшной стенке. При перкуссии над местом скопления свободной жидкости в брюшной полости (более 1,5 л свободной жидкости) вместо тимпанита определяется тупой звук. При напряженном асците пальпация внутренних органов затруднена, при этом печень и селезенка могут баллотировать.
Классификация
В практической работе очень удобна классификация Международного общества по изучению асцита ( International Ascetic Club ), которая включает 3 степени в зависимости от его выраженности:
■ 1 степень – жидкость в брюшной полости определяется только при ультразвуковом исследовании (УЗИ).
■ 2 степень проявляется симметричным увеличением живота.
■ 3 степень – напряженный асцит.
Если правильное назначение мочегонных препаратов (см. далее) не приводит к уменьшению асцита, его называют резистентным, что встречается у 10% больных с циррозом печени и асцитом. Выживаемость таких пациентов в течение 1 года не превышает 50%.
Выделяют следующие диагностические критерии резистентного асцита.
■ Длительность лечения: интенсивная терапия мочегонными препаратами (максимальные дозы антагонистов альдостерона – 400 мг в сутки, фуросемида – 160 мг в сутки) в течение 1 нед при соблюдении диеты с содержанием соли до 5,2 г в сутки.
■ Отсутствие ответа на лечение: снижение массы тела <0,8 кг каждые 4 дня.
■ Ранний рецидив асцита: появление асцита 2–3 степени в течение 4 нед от начала лечения.
■ Осложнения, связанные с приемом диуретических препаратов:
• портосистемная энцефалопатия, развившаяся в отсутствие других провоцирующих факторов.
• почечная недостаточность – увеличение креатинина сыворотки крови более чем на 100% до уровня >2 мг/дл у пациентов, отвечающих на лечение.
• гипонатриемия – уменьшение уровня сывороточного натрия более чем на 10 ммоль/л до уровня <125 ммоль/л.
• гипокалиемия – снижение уровня калия сыворотки крови <3,5 ммоль/л.
• гиперкалиемия – повышение уровня сывороточного калия >5,5 ммоль/л.
Диагностика
При обращении к врачу пациента с впервые выявленным асцитом ему обязательно проводят исследование асцитической жидкости – абдоминальный парацентез.
Цель исследования АЖ – выявление причины возникновения асцита, поэтому АЖ направляют на биохимическое и цитологическое исследование. Если пациенту с асцитом ранее уже был установлен и подтвержден цирроз печени, то показаниями к проведению диагностического парацентеза служат:
■ факт госпитализации пациента.
■ признаки перитонита или инфекции.
■ ПЭ.
■ ухудшение функции почек.
■ желудочно–кишечное кровотечение (перед назначением антибиотиков).
Больным с напряженным асцитом для облегчения их состояния и уменьшения одышки выполняют лечебный объемный парацентез.
Противопоказания к проведению парацентеза. Парацентез – достаточно безопасная процедура, при правильном проведении которой осложнения составляют <1%.
Подготовка к проведению парацентеза. Забор АЖ проводят в стерильных условиях. Врач обязательно должен надеть перчатки и маску. Кожу пациента обрабатывают антисептиком, затем место прокола обкладывают стерильной тканью.
Методика выполнения парацентеза и последующий уход за пациентом. Эвакуацию АЖ осуществляют при помощи мягкого катетера, который входит в состав стерильного набора для выполнения парацентеза. Катетер вводят на 2 см ниже пупка по срединной линии тела либо на 2–4 см медиальнее и выше переднего верхнего отростка подвздошной кости (рис. 3). Для предотвращения последующего подтекания АЖ перед введением троакара кожа смещается вниз на 2 см.
Перед проведением парацентеза необходимо получить информированное согласие пациента на проведение процедуры (см. приложение 1).
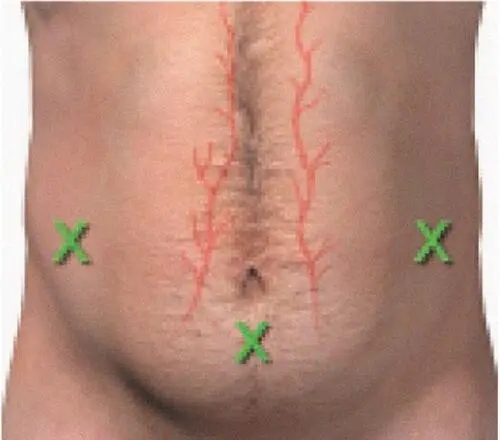
Рис. 3. Места введения катетера при выполнении парацентеза
Исследование асцитической жидкости
Обычно АЖ прозрачна и имеет соломенный цвет, примесь крови наблюдается при злокачественном процессе в брюшной полости либо в малом тазу, недавно проведенном парацентезе или выполнении инвазивных процедур. Электролитный состав АЖ аналогичен другим внеклеточным жидкостям.
При биохимическом исследовании в АЖ обычно определяют уровень общего белка, альбумина, глюкозы, амилазы, триглицеридов и активность лактатдегидрогеназы. Всем пациентам необходимо выполнять посев АЖ на стерильность. Для исследования на аэробную и анаэробную культуру, полученную АЖ, следует немедленно поместить во флаконы с питательной средой и отправить в лабораторию. Также в АЖ подсчитывают количество лейкоцитов и их процентное соотношение, количество эритроцитов, осуществляют поиск атипичных клеток и бактерий. На основании данных, полученных при исследовании АЖ, необходимо провести дифференциальную диагностику асцита, этапы выполнения которой отражены на рисунке 4.
Если цирротическая этиология асцита доказана, как правило, достаточно оценки содержания общего белка, альбумина, количества нейтрофилов в 1 мл АЖ и посева АЖ на стерильность.

Рис. 4. Этапы дифференциальной диагностики между портальным, инфицированным, злокачественным и панкреатогенным асцитом (по J. Scholmerich). РЭА – раковый эмбриональный антиген
Со степенью портальной гипертензии тесно коррелирует сывороточно–асцитический градиент (СААГ), который рассчитывают по следующей формуле:
Читать дальшеИнтервал:
Закладка: