Светлана Подымова - Болезни печени
- Название:Болезни печени
- Автор:
- Жанр:
- Издательство:неизвестно
- Год:неизвестен
- ISBN:нет данных
- Рейтинг:
- Избранное:Добавить в избранное
-
Отзывы:
-
Ваша оценка:
Светлана Подымова - Болезни печени краткое содержание
Освещены вопросы этиологии, патогенеза, клиники, диагностики, лечения всех важнейших очаговых и диффузных заболеваний печени. В соответствии с современными достижениями медицины значительно переработаны главы о вирусных гепатитах, аутоиммунных заболеваниях печени, алкогольной болезни, порфириях, амилоидозе печени и беременности, болезнях сосудов печени, введена глава «Неалкогольный стеатогепатит». Рассмотрены также поражения печени при хронических инфекциях, заболеваниях органов кроветворения, кровообращения, нарушениях обмена веществ, при действии лекарств и токсинов; заболевания печени у новорожденных и детей. Большое внимание уделено современной диагностике и индивидуализации терапии.
Для терапевтов, гастроэнтерологов, хирургов, инфекционистов, педиатров, научных работников.
Болезни печени - читать онлайн бесплатно полную версию (весь текст целиком)
Интервал:
Закладка:
Патогенез гиперспленизма обусловлен несколькими факторами. Установлено повышение фагоцитоза в селезеночной пульпе. Несомненно значение портальной гипертензии.
Важную роль играют иммунные механизмы, которые приводят к иммунной цитопении. Она развивается вследствие образования селезенкой антител к форменным элементам периферической крови. Красный костный мозг вначале пролиферирует и отвечает повышенным миелопоэзом. Это повышение происходит в известных границах и сменяется негативными изменениями. Некоторые авторы постулируют депрессивный спленогенный эффект также на костный мозг.
Гиперспленизмом сопровождаются все заболевания, протекающие с портальной гипертензией, цирроз печени, в ряде случаев хронический вирусный и аутоиммунный гепатит, болезни накопления, гранулематозы с увеличением селезенки (саркоидоз, лимфогранулематоз), паразитарные поражения селезенки и диффузные болезни соединительной ткани.
Гепатолиенальный синдром
Гепатомегалия при заболеваниях печени обычно сочетается с увеличением селезенки. М.П.Кончаловский подчеркивал, что ретикулогистиоцитарный аппарат, объединяющий эти органы, как бы стирает дифференцировку между ними, и речь идет о единой цельной системе. Сочетанность поражения печени и селезенки объясняется, кроме того, тесной связью обоих органов с системой воротной вены, общностью их иннервации и путей лимфооттока.
Гепатолиенальный синдром обычно наблюдается при:
■ острых и хронических диффузных поражениях печени
■ врожденных и приобретенных дефектах сосудов портальной системы
■ некоторых болезнях нарушения обмена веществ
■ системных заболеваниях крови
■ хронических инфекциях и паразитарных заболеваниях
■ болезнях сердечно–сосудистой системы.
Болезням печени принадлежит основная роль в развитии гепатолиенального синдрома, более чем в 90% случаев он обусловлен патологией печени.
Морфологические изменения при гепатолиенальном синдроме характеризуются преимущественно гиперплазией ретикулогистиоцитарной ткани печени и селезенки, фибропластической реакцией, в ряде случаев инфильтративно–пролиферативными и дистрофическими процессами.
При заболеваниях сосудов портальной системы отмечаются явления тромбоза, эндофлебита, склероза, кавернозной трансформации воротной вены и ее ветвей, а при синдроме Киари – эндофлебита печеночных вен. Изменения печени и селезенки варьируют в зависимости от локализации процесса и стадии заболевания.
При болезнях обмена веществ изменения печени различны – от жировой дистрофии и перипортального фиброза до субмассивного некроза и цирроза печени. В печени и селезенке наблюдается также повышенное отложение продуктов нарушенного метаболизма.
Для системных заболеваний крови характерна лейкемическая инфильтрация печени и селезенки иногда с выраженными явлениями фиброза в обоих органах (особенно при остеомиелосклерозе), полнокровия и тромбоза сосудов (при эритремии).
Основным симптомом гепатолиенального синдрома любой этиологии служит увеличение печени и селезенки, размеры органов значительно варьируют. При заболеваниях печени консистенция обоих органов плотная, особенно при циррозах и раке печени; величина органов колеблется в зависимости от стадии заболевания и не всегда отражает тяжесть процесса. На далеко зашедшей стадии цирроза при выраженной печеночно–клеточной недостаточности печень уменьшается. Селезенка увеличивается позднее, чем печень. В периоды обострений отмечается болезненность при пальпации органов.
Однако существуют некоторые особенности течения гепатолиенального синдрома.
При застое в печени селезенка увеличивается незначительно и гиперспленизм отсутствует.
При портальной гипертензии селезенка может быть большой, а при некоторых формах цирроза селезенка больше печени. Гиперспленизм обычно выражен.
Инфильтративные поражения могут быть одинаково выраженными в обоих органах, как, например, при сепсисе и бактериальном эндокардите; могут локализоваться преимущественно в селезенке при миелопролиферативных заболеваниях и лимфомах, преимущественно в печени при некоторых болезнях накопления.
Часто гепатолиенальный синдром обусловлен воздействием многих факторов, и его динамика прогнозируется с трудом.
Желтуха
Желтуха – синдром, развивающийся вследствие накопления в крови избыточного количества билирубина. В клинике он диагностируется по желтушному окрашиванию кожи, слизистых оболочек и склер. Выделяют различные оттенки желтушного окрашивания: шафраново–желтый, характерный для печеночной желтухи; лимонно–желтый при гемолитических процессах; зеленый и темно–оливковый при длительной внутри– и внепеченочной билиарной обструкции. Существенного диагностического значения они не имеют.
Причиной любой желтухи является нарушение равновесия между образованием и выделением билирубина. Ввиду этого многие годы желтухи подразделяли на гемолитическую, паренхиматозную и механическую.
Углубление знаний об образовании и обмене билирубина в последнее время способствовало популярности патогенетической классификации, согласно которой выделяют предпеченочную, печеночную и постпеченочную желтухи. В отечественной литературе аналогичные по механизму возникновения желтухи рассматриваются как надпеченочная, печеночная и подпеченочная.
Надпеченочная желтуха обусловлена чрезмерным образованием билирубина, превышающим способность печени к его выведению. Практически это всегда гемолиз, внутрисосудистый или внутриклеточный, с повышением непрямого (несвязанного) билирубина в крови и увеличением стеркобилиногена в моче и кале (рис. 14, а). Параллельно обычно развиваются ретикулоцитоз и анемия. При хроническом гемолизе образуются пигментные конкременты в желчевыводящих путях.
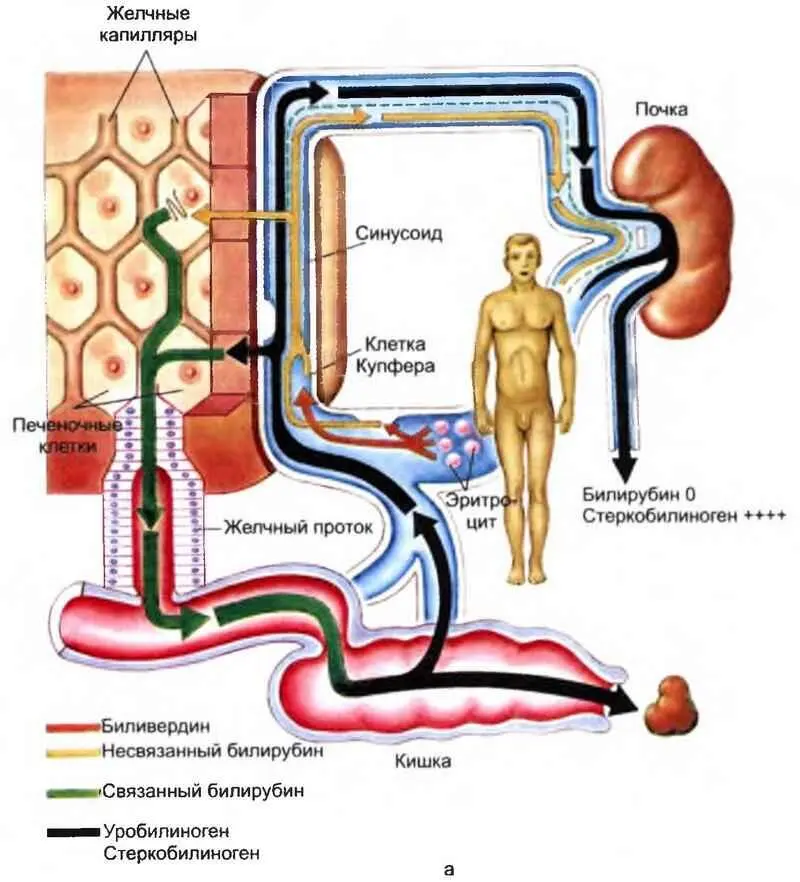
Рис. 14, а. Обмен билирубина при надпеченочной желтухе.
Другими, редкими причинами повышенного образования билирубина и желтухи могут быть инфаркты различных органов (чаще легких) и обширные гематомы (например, расслаивающая гематома аорты).
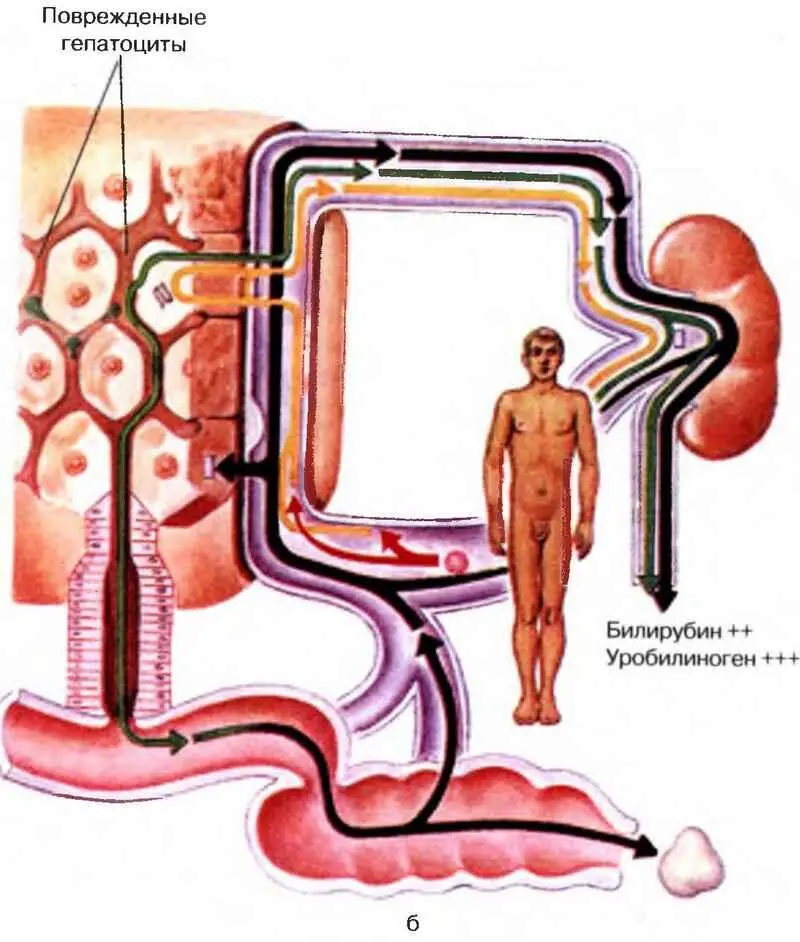
Рис. 14, б. Обмен билирубина при печеночной желтухе.
Желтуха обычно выражена сильнее в случаях, когда функция печени нарушена, например при сопутствующих хронических заболеваниях печени, инфекции, нарушениях гемодинамики.
Читать дальшеИнтервал:
Закладка: